Los desórdenes neurocognitivos relacionados con el VIH continúan constituyendo una complicación frecuente, a pesar de la llegada y perfeccionamiento de la terapia antirretroviral de gran actividad (TARGA). En la VI Conferencia sobre Patogénesis, Tratamiento y Prevención del VIH de la Sociedad Internacional del Sida (IAS, en sus siglas en inglés), celebrada la semana pasada en Roma (Italia), se presentaron, entre otros, tres interesantes estudios que evaluaron la prevalencia, los factores de riesgo y las pruebas de detección del deterioro neurocognitivo en personas con VIH.
En el primero de los estudios, llevado a cabo por investigadores italianos, se analizaron los resultados de cuestionarios completados durante los últimos 15 años. Un total de 1.375 personas bajo tratamiento antirretroviral fueron incluidas en el estudio y respondieron a 11 cuestionarios tipo test relativos a cinco áreas diferentes a las que puede afectar el deterioro neurocognitivo.
Al comparar los resultados en función del año, se observó una tendencia ligeramente decreciente en el número de casos de deterioro neurocognitivo (cociente de probabilidades [CP]: 0,97; p= 0,016) -véase la tabla siguiente-.
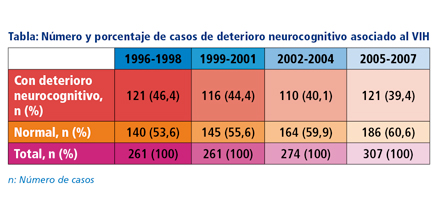
Tras realizar un análisis de los datos sin ajustar por posibles factores de confusión, las personas con deterioro neurocognitivo, al compararse con aquellas que no presentaban dicha afección, eran mayores (44,8 y 40,9 años, respectivamente; p <0,0001), su infección por VIH había sido detectada con una edad más avanzada (36,8 y 34,5 años, de manera respectiva; p <0,0001), mostraban una exposición más prolongada a los antirretrovirales (8,3 y 6,8 años, respectivamente; p <0,0001), habían recibido un menor número de años de formación académica (10,1 y 12,6 años, de forma respectiva; p <0,0001), presentaban una mayor prevalencia de coinfección por el virus de la hepatitis C [VHC] (54,7% y 45,3%, respectivamente; p <0,0001), un porcentaje superior tenía infección por VIH en estadio avanzado (58,9% y 40,1%, de forma respectiva; p <0,001), y presentaban menores recuentos de CD4 (351 y 483 células/mm3, respectivamente; p <0,0001) y de CD4 nadir (156 y 229 células/mm3, de forma respectiva).
Tras un análisis multivariable, se siguieron apreciando diferencias significativas en los recuentos de CD4 (CP: 0,89; intervalo de confianza del 95% [IC95%]: 0,89 – 0,96), la edad (CP: 1,04; IC95%: 1,02 – 1,06) y los años de formación académica (CP: 0,89; IC95%: 0,84 – 0,92).
A pesar de la progresión a la baja de los casos de deterioro neurocognitivo, se observó que el descenso estaba ocasionado, principalmente, por la gran disminución de los casos de demencia asociada al VIH, mientras que los casos de deterioro neurocognitivo moderado o asintomático se mantuvieron estables e incluso ligeramente -en el caso de los asintomáticos- al alza. Estos resultados pueden responder a la reducción progresiva en el número de personas que adquirieron la infección a través del uso de drogas inyectables, población en mayor riesgo de demencia vinculada al VIH debido al impacto cerebral de este tipo de drogas. Por lo tanto, el reto, en adelante, consistirá en tratar de reducir los casos de deterioro neurocognitivo moderado y asintomático.
Un primer paso importante para afrontar el tratamiento de las personas con deterioro asintomático o moderado es la correcta detección de la enfermedad. Para profundizar en este aspecto, un equipo de investigadores español del estudio NEU, liderados por el psicólogo José Antonio Muñoz, de la Fundació de Lluita Contra la Sida y del Hospital Universitario Germans Trias i Pujol en Badalona (Barcelona), examinaron distintos métodos de detección del deterioro neurocognitivo.
Así, se evaluó la relevancia de la autodetección de problemas cognitivos por parte de las personas atendidas, de la evaluación del médico y, por último, de las distintas pruebas de detección desarrolladas por neuropsicólogos.
En estas pruebas de detección, se evaluaron siete áreas importantes dentro de los desórdenes neurocognitivos asociados al VIH por medio de un cuestionario, además de pruebas de tipo motor basadas en golpeteos con las yemas de los dedos -comparando la prueba de McQuarrie, realizada sobre papel, con una con soporte electrónico (ETT, Electronic Tapping Test)- y la prueba GPT (Grooved Pegboard Test), también de tipo motor, pero basada en la manipulación de pequeñas piezas plásticas.
Un total de 102 personas con VIH participaron en el estudio, inscritas en siete centros hospitalarios catalanes, de las cuales el 59% afirmó haber autodetectado síntomas de deterioro neurocognitivo. Tras las evaluaciones pertinentes, se diagnosticó dicho deterioro en el 52% de los participantes.
La mitad de quienes manifestaron tener síntomas de deterioro recibieron el diagnóstico después del resto de pruebas, por lo que la autodetección se estimó como una prueba poco fiable. Tras su evaluación, el médico -sin realizar las pruebas neurocognitivas efectuadas por neuropsicólogos- detectó 33 casos de deterioro, de los que 18 fueron considerados como correctamente detectados.
Después de la aplicación de dichas pruebas neurocognitivas se observaron 54 casos, y se estimó que tenían un diagnóstico correcto el 79% de ellos. Por esta razón, los investigadores concluyeron que el empleo y perfeccionamiento de las pruebas de evaluación neuropsicológica constituyen el mejor camino para una correcta detección del deterioro neurocognitivo.
Por último, al comparar las pruebas de tipo motor, se observó que la prueba de aptitudes mecánicas de McQuarrie -en soporte papel- mostró una capacidad predictiva comparable a la de la ETT y la GPT, lo que hace que sea una opción más asequible y que puede permitir la inclusión de las pruebas motoras en los tests de evaluación neurocognitiva rutinarios, incrementando la capacidad de detección precoz de casos de deterioro neurocognitivo en personas con VIH y facilitando el abordaje de la enfermedad antes de que alcance síntomas irreversibles.
Fuente: NATAP / Elaboración propia.
Referencias: Balestra P, Tozzi V, Zaccarelli M, et al. Prevalence and risk factors for HIV associated neurocognitive disorders (HAND), 1996 to 2010: results from an observational cohorte. 6th IAS Conference on HIV Pathogenesis, Treatment and Prevention. July 17-20, 2011. Rome. Abstract MOAB0103.
Muñoz-Moreno JA, Prats A, Nieto-Verdugo I, et al. Distinct detection of HIV-associated neurocognitive dysfunction according to clinician and patient perception: findings from the NEU study.6th IAS Conference on HIV Pathogenesis, Treatment and Prevention. July 17-20, 2011. Rome. Abstract TUPE205.
Muñoz-Moreno JA, Prats A, Pérez-Álvarez N, et al. Paper-based test is a good predictor of psicomotor slowing in HIV-infected patients: findings from the NEU study. 6th IAS Conference on HIV Pathogenesis, Treatment and Prevention. July 17-20, 2011. Rome. Abstract T
UPE206.
Suscríbete a nuestros boletines
Utiliza este formulario para suscribirte a nuestros boletines. Si tienes cualquier problema ponte en contacto con nosotros.
Al continuar, confirmas que has leído el aviso legal y aceptas la política de privacidad.







